常見神經免疫疾病患者與COVID-19疫苗
(重症肌無力症、多發性肌炎、皮肌炎、慢性去髓鞘性周邊神經病變、視神經脊髓炎…等)
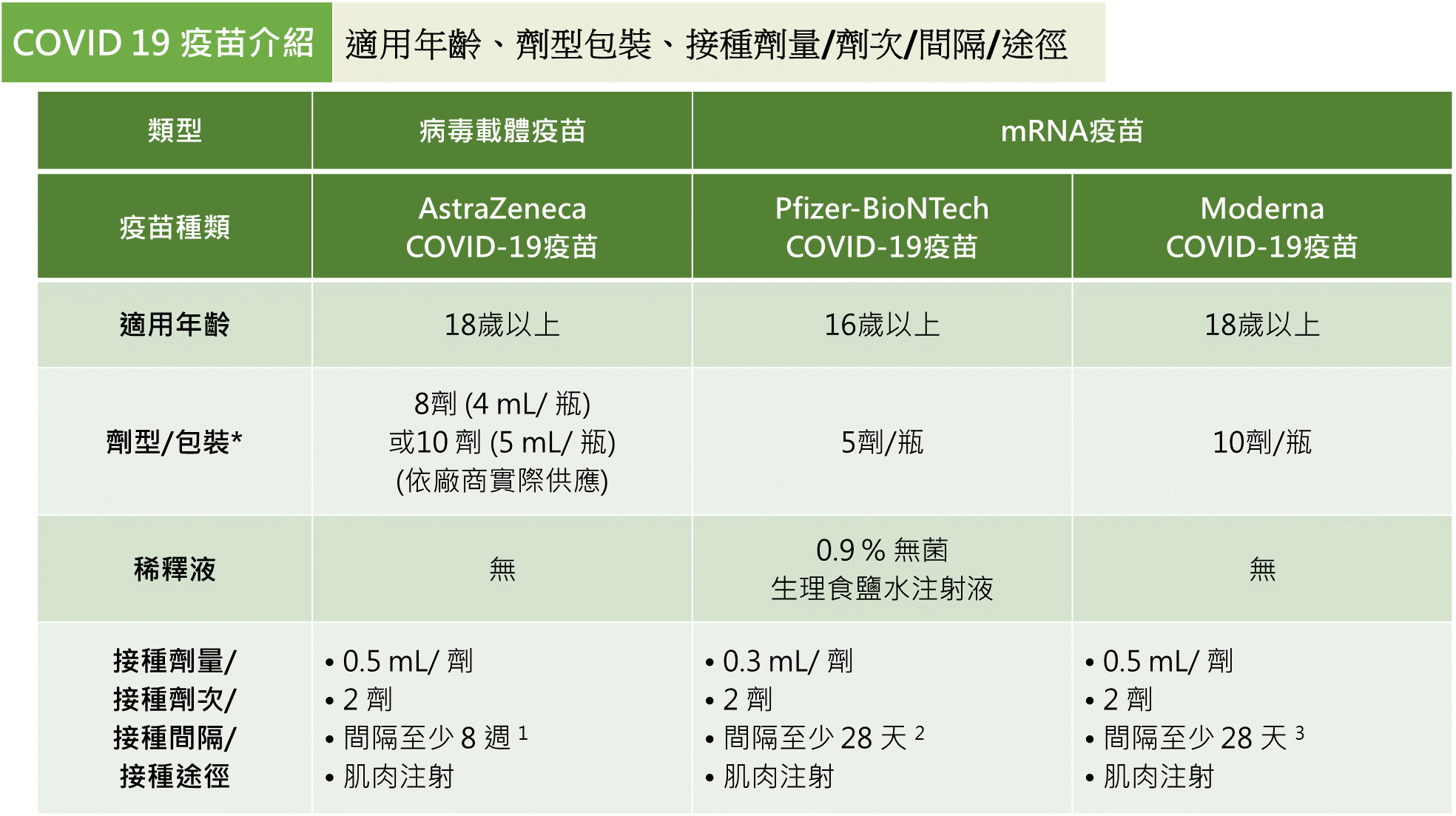
1.疫苗簡介與種類
- 目前依世界衛生組織(WHO)建議接種間隔為8至12週;依我國衛生福利部傳染病防治諮詢會預防接種組(ACIP)建議為至少8週以上。
- 依疫苗仿單建議接種間隔為21天以上;目前依我國ACIP建議接種間隔為至少28天。
- 目前依國際間指引及我國ACIP建議接種間隔為至少28天。
*疫苗劑型視廠商實際供應,疫苗之實際充填量若大於標示劑量,可抽取使用達原訂之人劑以上,惟仍須維持每劑規定之接種劑量,不足 1人劑者則丟棄不用,不可與其他瓶疫苗混和。
b https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)00432-3/fulltext
c https://www.nejm.org/doi/full/10.1056/NEJMoa2034577
d https://www.nejm.org/doi/full/10.1056/NEJMoa2035389
e https://www.nejm.org/doi/full/10.1056/NEJMoa2101765?query=featured_home
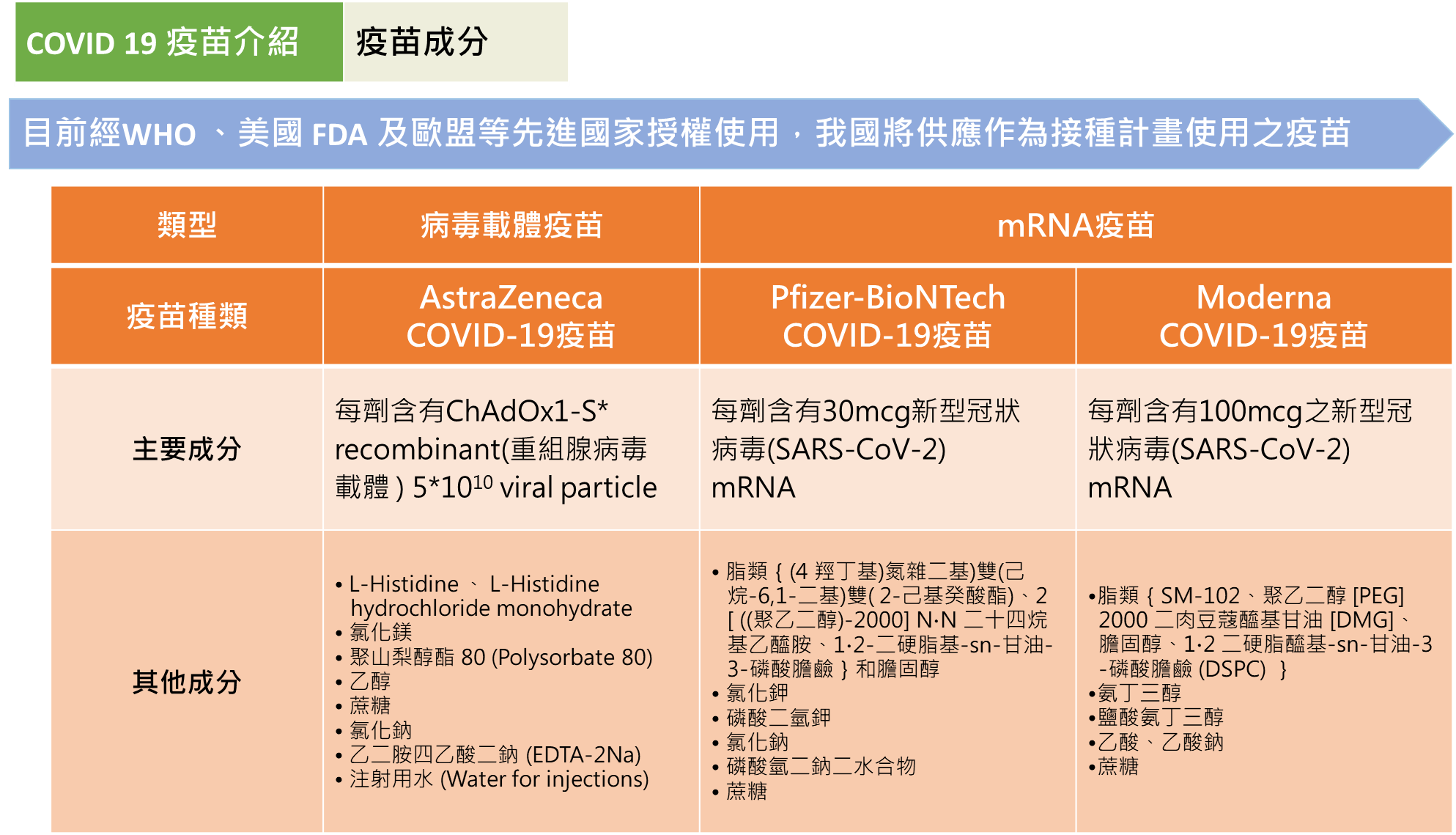 (資料來源: 衛生福利部疾病管制署COVID-19疫苗核心教材(2021/5/17版本))
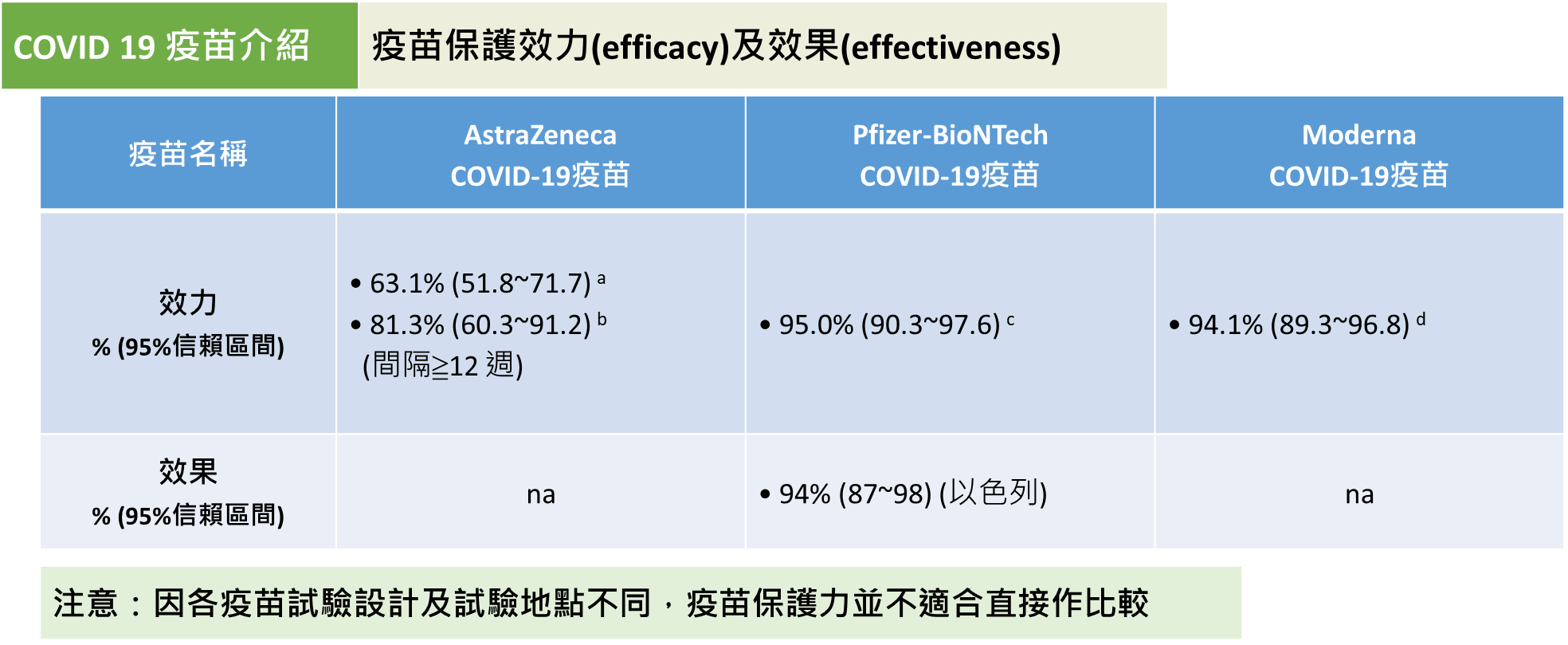
(資料來源: 衛生福利部疾病管制署COVID-19疫苗核心教材(2021/5/17版本))
疫苗不良反應與禁忌症:
常見不良反應
- 發燒、頭痛、肌肉痠痛、倦怠(年輕人較常見且嚴重)。
- 若出現上述不良反應,可使用NSAID或Acetaminophen,但不建議預防性使用。因為不確定對接種者的免疫反應會產生甚麼影響。
- 出現較明顯不良反應的時間點: AZ第一劑後; Moderna & BNT(Pfizer)第二劑後。
 發燒: 台灣CDC建議接種2天內發燒且未持續超過2天者,原則上無須採檢,於退燒24小時後可返回醫院或單位上班。但若為有較高暴露風險者(如正在收治確診個案之單位的人員、14天內曾照顧或接觸確診個案之人員等)或經評估有採檢需要者,仍應依「醫療照護工作人員擴大採檢及個案處理流程」或「社區監測通報採檢及個案處理流程」進行通報採檢。
發燒: 台灣CDC建議接種2天內發燒且未持續超過2天者,原則上無須採檢,於退燒24小時後可返回醫院或單位上班。但若為有較高暴露風險者(如正在收治確診個案之單位的人員、14天內曾照顧或接觸確診個案之人員等)或經評估有採檢需要者,仍應依「醫療照護工作人員擴大採檢及個案處理流程」或「社區監測通報採檢及個案處理流程」進行通報採檢。- Immediate reaction可能症狀可參考美國CDC。
- Delayed urticarial reaction: 多數因mRNA疫苗產生的嚴重過敏反應會在注射後30分鐘內出現。若在數小時或數天之後才產生angioedema或hives,則較視為是正常的免疫/發炎反應(Cytokine產生,導致non-IgE mediated mast cell degranulation)。若在施打完第一劑出現此反應的人,可在施打第二劑的1小時前吃第二代anti-histamine,並在施打後觀察至少30分鐘。(資料來源: uptodate)。
血栓併血小板低下症候群
COVID-19疫苗引起之免疫血栓性血小板低下症(Thrombosis with thrombocytopenia syndrome, TTS, and Vaccine-induced immune thrombotic thrombocytopenia, VITT)。
- 診斷與治療可參考: 血栓併血小板低下症候群臨床指引。
- 目前接種腺病毒載體疫苗(AZ, Janssen/J&J)者,有少數病例發生罕見部位的靜脈血栓(如腦靜脈竇血栓或腹內靜脈血栓),同時合併血小板低下。發生率約百萬分之十(歐盟及美國衛生主管機關); <60歲女性族群發生比例較高。
- 臨床懷疑時機: 施打COVID-19 AZ或Janssen/J&J疫苗後4-28天內,發生下列症狀之一:
-
- 嚴重持續性頭痛、視力改變或癲癇(皆為腦靜脈竇血栓之可能症狀)。
- 嚴重且持續腹痛超過24小時以上(腹內靜脈血栓之可能症狀)。
- 下肢腫脹或疼痛(深層靜脈血栓之症狀)。
- 嚴重胸痛或呼吸困難(肺栓塞之可能症狀)。
- 機轉較類似Heparin-induced thrombocytopenia (HIT)。
- 台灣CDC: 過去曾發生血栓合併血小板低下症候群,或肝素引起之血小板低下症者,應避免接種COVID-19疫苗。
- 美國CDC: 若注射疫苗90天內有發生過syndrome of thrombosis and thrombocytopenia (如: HIT),建議施打mRNA疫苗。
過敏性休克(Anaphylaxis)
- mRNA疫苗產生過敏性休克機率約百萬分之5(美國施打之經驗)。
- 過敏性休克大多發生在疫苗施打後30分鐘內。
其他不良反應
- 腋下淋巴結腫大: 美國部分專家建議,若預計施打COVID-19疫苗可提前或延後篩檢性乳房攝影。
- 昏厥(Syncope): 年輕人較常見,建議注射疫苗後觀察15~30分鐘。
- 心肌炎(Myocarditis): 罕見病例在接受mRNA疫苗之後發生,通常在施打第二劑後。若接種疫苗後出現胸悶、呼吸喘、心悸要注意。(資料來源: European medicines agency)。
禁忌症
 唯一的禁忌症: 對COVID-19疫苗過敏,含以下幾種狀況:
唯一的禁忌症: 對COVID-19疫苗過敏,含以下幾種狀況:
-
- 對先前注射的COVID-19疫苗產生嚴重過敏反應(Anaphylaxis)。
- 對疫苗的任何成分嚴重過敏者(疫苗成分可參考上列圖表)。
- 在疫苗注射後4小時內產生嚴重(包含蕁麻疹)的立即性過敏反應。
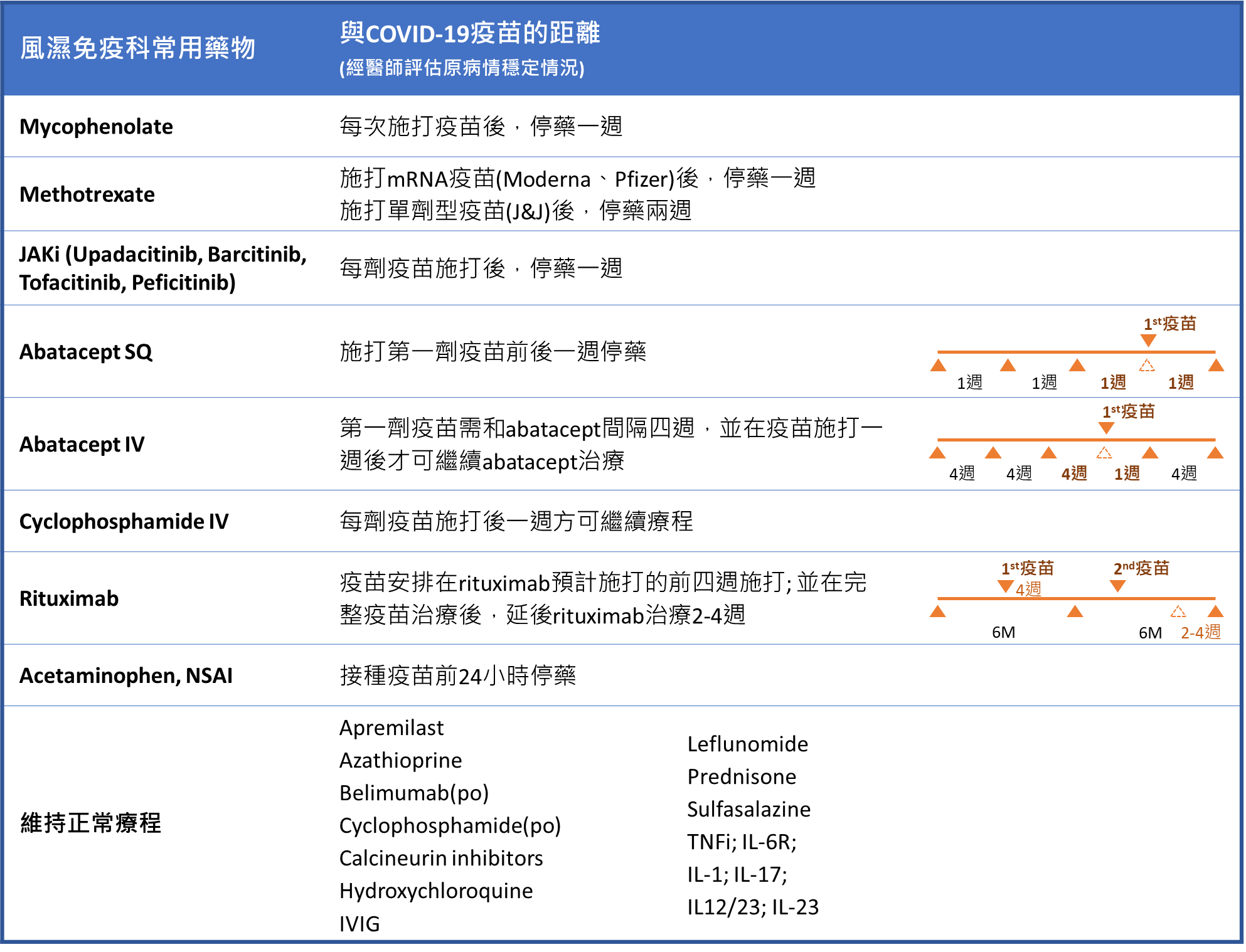
2.常見神經免疫疾病及風濕免疫疾病患者
美國風濕病醫學會(ACR)承認在學理上接種新冠疫苗後可能有惡化原有風濕疾病之風險,然而權衡利弊,仍建議風濕疾病患者接受新冠肺炎疫苗接種。
3.孕婦與哺乳
目前所有疫苗均為緊急授權使用,並無長期安全資料,但懷孕、備孕及哺餵母乳並非施打疫苗的禁忌。一般而言,在大流行期間依照世界衛生組織建議,在高暴露及高風險之下,接種疫苗通常利大於弊,建議應該施打。(資料來源: 台灣婦產科醫學會)。
- 若有以下問題之孕婦應優先考慮施打:
-
- 本身有嚴重內科疾病,若染疫可能風險更高。
- 醫療相關工作人員,高暴露風險。
- 妊娠糖尿病,或BMI>40。
- 45歲以上之孕婦。
- 依照英國及德國疫苗注射建議,產婦應以mRNA疫苗為主,美法則無特別限制。基於考量母胎安全,如果mRNA疫苗(Pfize/BioTech、Moderna)足夠,且在國家建議施打順位內的產婦,應可優先施打mRNA疫苗,未來國家全面施打時,也應將產婦列為此類疫苗的優先考量對象。
- 施打完mRNA疫苗第一劑之後15天臍帶血有保護性抗體。
- 母親接種疫苗後產生的抗體會出現在母乳中,可能對新生兒有保護效果。
- 接種疫苗前不需驗孕, 接種疫苗後也不需避孕。
 (資料來源: 台灣婦產科醫學會)
(資料來源: 台灣婦產科醫學會)
4.兒童
- 針對小於12歲兒童的臨床試驗還在進行中,因此不建議兒童接種COVID-19疫苗。
- Pfizer-BioNTech (BNT162b2)(目前在美國食藥署於五月已經緊急使用授權給12-15歲的青少年,間隔21天(3周)使用第二劑,歐洲食藥屬與於同時通過12-15歲的青少年使用適應症。支持兩國食藥署通過的研究證據來自2021年發表於NEJM文獻,有1131位12至15歲青少年施打後有100%預防效果,而對照組1129位施打安慰劑青少年有16位染疫。血液測量免疫效果佳。
- 研究安全性資料在12-15歲的青少年使用施打Pfizer-BioNTech第一劑至第二劑1週內是安全的,常見副作用與16-25歲年輕成年人差不多(8成有局部注射處不適、6成有疲勞症狀、5-6成有頭痛)。值得注意的是退燒藥物的使用在12-15歲的青少年比在16-25歲年輕成年人略高,第一劑使用後有近4成有發燒症狀,第二劑使用後有5成有發燒症狀)。至於嚴重不良反應在12-15歲的青少年有6%,略少於16-25歲年輕成年人(1.7%),這些嚴重不良反應目前專家認定與疫苗無關,目前無死亡案例、無嚴重過敏反應,且無血栓案例。
- Moderna疫苗目前已有2500 例青少年已施打的經驗(未發表),今年6月送審美國與歐洲食藥署,尚等待兩國食藥署審核Moderna疫苗在青少年的安全性。
- 必須持續關注的是,Pfizer-BioNTech與Moderna疫苗的相當罕見嚴重副作用比如心臟發炎(於每1百萬位12-39歲接種者Pfizer-BioNTech與Moderna疫苗者約有6 例發生),血小板低下案例(每1百萬位成人接種者Pfizer-BioNTech與Moderna疫苗約各有0.8例發生)。在目前12-15歲的青少年接種Pfizer-BioNTech與Moderna的人數僅數千人,未來須密切監督與注意大量施打後的實際狀況。
- 國際經驗顯示兒童族群感染COVID-19後的疾病嚴重度較成人低,但有產生小兒多系統發炎症候群(multisystem inflammatory syndrome in children; MIS-C)的風險,因此接種疫苗之後產生免疫反應相關的副作用要非常小心。
5.特殊族群
曾經感染過COVID-19
- 建議施打。
- 施打疫苗可以預防其他variant感染。
- 感染過COVID-19的人打一劑booster(後續疫苗注射)所產生的抗體就和一般人打2劑相同; 但在尚無大型研究之前還是建議打完2劑。
- 若打完第一劑才發現感染,還是建議打第二劑。
- 使用convalescent plasma或monoclonal Ab治療的患者, 建議90天後再接受疫苗注射。
- 若COVID-19感染合併MIS –>疫苗可能會激發相同的dysregulated response要小心免疫功能低下。仍建議施打,只是對COVID-19疫苗的免疫反應可能減弱。
免疫功能低下
建議施打。只是對COVID-19疫苗的免疫反應可能減弱。
6.疫苗施打 Q&A
Q: 注射COVID-19疫苗後保護力可以持續時間?
A: 至少四個月。(參考資料: Covid-19 Vaccine-Frequently Asked Questions)。
Q: 接種疫苗後,是否就不會受到感染?
A: 否,但受感染多半會是無症狀,或是不易惡化成重症。(參考資料: Covid-19 Vaccine-Frequently Asked Questions)。
Q: 接種COVID-19疫苗後,是否就不會傳染給別人?
A: 否,但受感染後傳染給他人的機率可降低至少一半。(參考資料: Covid-19 Vaccine-Frequently Asked Questions)。
Q: 各別廠牌COVID-19疫苗接種年齡限制的建議為何?
A: 只有Pfizer疫苗為16歲以上可接種,其餘廠牌疫苗皆為18歲以上;腺病毒疫苗(AZ, JnJ)對50歲以下女性使用需小心並與醫師討論。(參考資料:台灣CDC)。
Q: 懷孕/哺乳婦女該如何選擇?
A: 疫苗條件許可的話,以mRNA疫苗(Pfizer, Moderna)為佳。(參考資料: Covid-19 Vaccine-Frequently Asked Questions)。
Q: 注射疫苗前是否要預先吃普拿疼?
A: 建議注射疫苗後有症狀才服用。(參考資料: Covid-19 Vaccine-Frequently Asked Questions)。
Q: 染疫康復後是否需要再接種疫苗? 需要間隔多久時間?
A: 建議自發病日起至少間隔6個月,並且符合終止隔離或治療標準後,再接種疫苗。(參考資料:台灣CDC)。
Q: AZ疫苗的常見副作用有哪些?
A: 根據Taiwan V-Watch 05/16資料,AZ第一劑接種後,主要副作用為注射部位疼痛(59%)、疲倦(52%)、肌肉痛(50%)與頭痛(38%);發燒約佔28%(其中18-49歲約佔32%,50歲以上<15%),並且不超過2天;約有10%會於第二天產生注射部位腫塊。
Q: 剛打完HPV/HBV/MMR…疫苗, 要隔多久可以打COVID-19疫苗?
A: 儘管沒有COVID-19疫苗與其他疫苗一起施打的安全性與有效性資料,美國CDC目前建議COVID-19疫苗可與其他疫苗間隔任何時間甚至同時施打。美國ACIP過去曾建議在施打COVID-19疫苗後的14天內不宜施打其他疫苗,但此建議已經被修正,因為可能造成疫苗施打的延後。目前不確定同時施打會不會造成更頻繁或更強的局部或全身副作用。台灣疾管署建議尚未修改: COVID-19疫苗不得與其他疫苗同時接種,並應與其他不活化疫苗間隔至少14天,與其他活性減毒疫苗間隔至少28天,如小於上述間隔,各該疫苗無需再補接種。
Q: 有在吃賀爾蒙/避孕藥,可以打疫苗嗎? 需要停藥多久?
A: 不需要停藥可以直接接種。台灣CDC曾建議要停藥28天再打,但已經在5/21修正。服用避孕藥後,發生血栓的風險大約2000之一(每十萬人有50個)。接種AZ疫苗,發生血栓的風險,大約是十萬分之一。吃避孕藥比打AZ疫苗有高50倍的風險產生血栓。兩種血栓發生的機轉是不一樣的。賀爾蒙促使凝血因子增加導致血液黏稠,所以產生血栓。血栓發生的位置大多在深部靜脈。AZ疫苗引起的血栓,較像某種自體免疫的疾病,血小板會減少,大多發生在腦膜上的靜脈。
Q: 有在吃抗凝血劑(anticoagulant)是否可以打疫苗?
A: 可以。服用抗凝血劑並非施打疫苗的禁忌症,但建議注射後做好壓迫止血的動作以免出現嚴重血腫(hematoma)。
Q: 蠶豆症患者,是否可以接種疫苗?
A: 可以。
Q:有在服用抗病毒藥物可以打疫苗嗎?
A: 可以。目前沒有證據顯示抗病毒藥物會影響疫苗注射後的免疫反應。
Q: 若正在發燒可以打疫苗嗎?
A: 發燒或正患有急性中重度疾病者,宜待病情穩定後再接種。
Q: 是否可以打一劑疫苗就好?
A: 目前無足夠證據說明只打一劑疫苗有多少的保護力。但有研究指出Pfizer疫苗若只打一劑恐怕無法對英國和南非變種病毒產生足夠保護力。
Q: 是否可第一劑打AZ, 第二劑打Moderna = 疫苗混打(Mixing and Matching)?
A1: 目前不建議,因為尚無足夠安全性與疫苗效力證據。但若已混打,也不需補打。歐洲相對較接受疫苗混打的策略,甚至認為可以減少對疫苗病毒載體本身產生的immunity,也可能對不同病毒株有更好的保護力。(參考資料: 歐盟執行委員會)。
A2: 加拿大NACI於2021/06/01更新疫苗混打建議,根據臨床試驗(RH Shaw,CombiVacS,D Hillus)及專家建議,考量有疫苗不足、VITT風險、增加短期免疫反應,可於第一劑AZ/COVISHIELD疫苗後間隔8~12週施打mRNA疫苗,但是會增加輕度到中度的不良反應;若第一劑接種mRNA疫苗則可混打他種mRNA疫苗,但是第二劑不建議改為AZ/COVISHIELD疫苗。(參考資料:NACI Rapid Response: Interchangeability of Authorized)。
Q: 是否可在疫苗注射期間做結核桿菌相關檢驗(TST或IGRA)?
A: COVID-19疫苗接種後目前尚未有實證是否影響LTBI檢驗,但有可能因疫苗接種後影響細胞免疫反應,使LTBI檢驗呈現偽陰性。有關LTBI檢驗時效及準確性與COVID-19疫苗2劑接種時程安排,建議辦理原則如下:
*先完成檢驗(IGRA或TST)再接種疫苗;IGRA抽血完成後可同日或異日接種疫苗;惟TST檢驗須完成判讀後再接種疫苗,以避免疫苗接種後影響TST判讀結果。
*接觸者剛過終止有效暴露日,建議先儘速接種第1劑COVID-19疫苗,待終止有效暴露達8週後執行LTBI檢驗(與疫苗間隔已達4週),再接種第2劑疫苗。
*倘先接種COVID-19疫苗,則需間隔4週後再進行LTBI檢驗,依接種疫苗種類,原則如下:
↠ AZ疫苗:為腺病毒載體疫苗,需接種2劑,第2劑需與第1劑間隔8週,請於第1劑後間隔4週再執行LTBI檢驗。
↠ Moderna疫苗:為mRNA疫苗,需接種2劑,第2劑需與第1劑間隔4週,請於第2劑 接種前先完成LTBI檢驗再接種疫苗。(參考資料: 疫苗與其他防疫2021.5.14)。
Q: 接種COVID-19疫苗後間隔多久可以捐血?
A: 施打mRNA類疫苗(例如Pfizer, Moderna),若無不適症狀無須緩捐。如施打腺病毒載體類疫苗(例如:AZ、Janssen/J&J),則暫緩捐血14天。(參考資料:台灣血液基金會)。
台灣神經免疫醫學會在製定本指南時,主要摘譯及整理自台灣CDC,美國CDC,EMA,Uptodate,各大專業期刊,台灣各專科學會及COVID-19疫苗:知識就是力量,並諮詢了以下專家個人意見(依姓氏筆劃順序)。其中政策及建議可能與我國現行執行狀況不同,如果為執行COVID-19疫苗,仍建議病患參考專業醫療團隊建議及台灣CDC規範為主。
王凱震醫師(振興醫院) 呂榮國醫師(林口長庚)
林志勝醫師(成大醫院) 林恭平醫師(台北榮總)
林宙晴醫師(成大醫院) 周怡君醫師(林口長庚)
張文能醫師(高雄長庚) 張振書醫師(彰基醫院)
張國軒醫師(林口長庚) 郭育呈醫師(中國醫藥附設醫院)
黃錦章醫師(林口長庚) 楊智超醫師(台大醫院)
趙啟超醫師(台大醫院) 廖翊筑醫師(台北榮總)
葉建宏醫師(新光醫院) 陳瓊美醫師(林口長庚)
蔡乃文醫師(高雄長庚) 鄭美雲醫師(林口長庚)
蘇真真醫師(台大醫院) 羅榮昇理事長(林口長庚)